L’anestesia epidurale è spesso associata ad un’emozione che proviamo tutte: la paura del dolore. È una paura legittima, soprattutto se si tratta del primo parto o se si sono ascoltati racconti particolarmente agghiaccianti da parte di altre mamme. Sapere che esiste uno strumento in grado di ridurre o quasi annullare la percezione del dolore rappresenta, per molte donne, una forma di sollievo ancora prima di entrare in sala parto.
Negli ultimi anni, l’epidurale è diventata quasi una scelta automatica, qualcosa da richiedere a prescindere, senza sempre avere tutte le informazioni necessarie per comprenderne davvero il funzionamento, i benefici e i possibili limiti. Questo non significa che sia una scelta sbagliata, ma che spesso non è una scelta pienamente consapevole.
Come ostetrica, il mio obiettivo non è quello di convincerti a fare o non fare l’epidurale. Non esistono decisioni giuste o sbagliate in assoluto, ma decisioni informate sì. Il dolore del parto, per quanto possa spaventare, non è solo una sofferenza fine a se stessa da eliminare: ha una funzione biologica precisa, accompagna il corpo nel processo della nascita e guida le spinte.
Allo stesso tempo, è giusto sapere che esistono strumenti per gestirlo, soprattutto quando diventa troppo intenso o difficile da sostenere. L’importante è non arrivare a questa scelta spinte esclusivamente dalla paura o dalla sensazione di essere sole.
In questo articolo vediamo insieme cosa aspettarsi davvero dall’anestesia epidurale.
Anestesia epidurale: cos’è e quando viene utilizzata
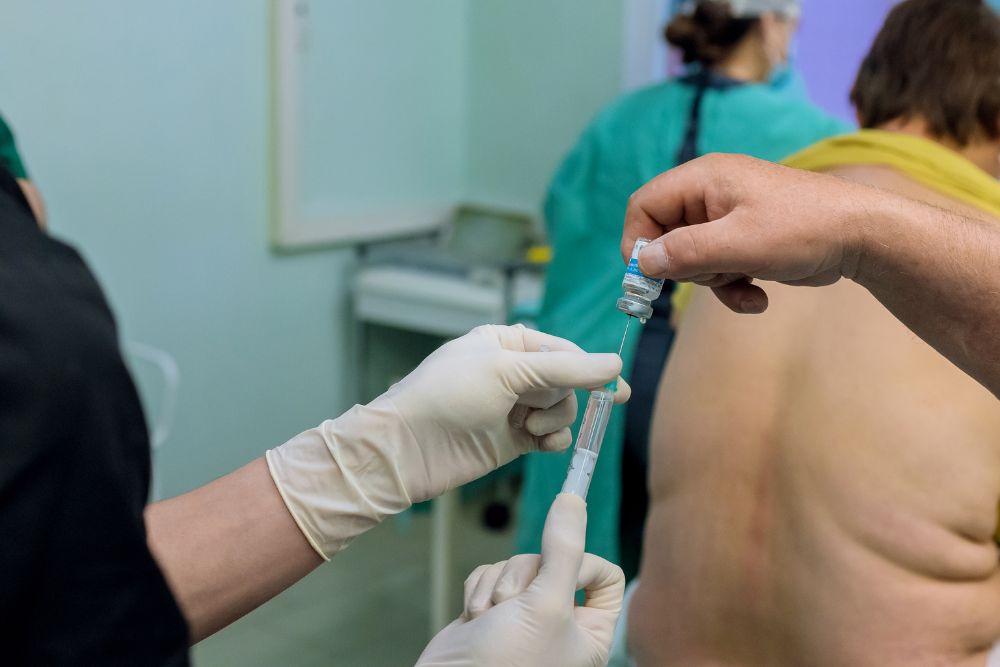
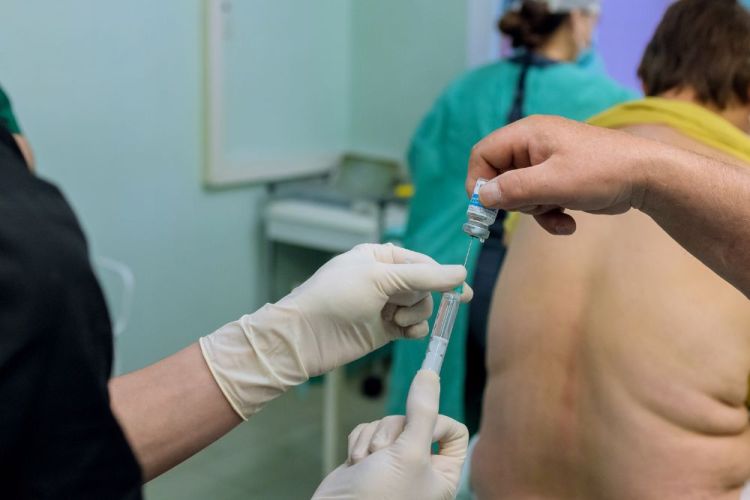
L’anestesia epidurale è una tecnica di analgesia che viene utilizzata durante il travaglio per ridurre la percezione del dolore, senza compromettere completamente lo stato di coscienza della donna.
Dal punto di vista tecnico, consiste nell’iniezione di farmaci anestetici nello spazio epidurale, una zona situata nella parte bassa della schiena, vicino alla colonna vertebrale. Questa procedura viene eseguita da un anestesista, generalmente quando il travaglio è già avviato e il collo dell’utero ha raggiunto una certa dilatazione (di solito intorno ai 3-5 cm, anche se può variare in base al contesto clinico e organizzativo).
Dopo l’inserimento di un piccolo catetere, è possibile somministrare il farmaco in modo continuo o a intervalli, mantenendo un controllo costante dell’effetto analgesico.
Nota bene: l’obiettivo dell’epidurale non è quello di spegnere del tutto ogni sensazione, ma di ridurre il dolore mantenendo una certa percezione delle contrazioni. Nella pratica, però, l’effetto può variare da donna a donna: alcune riferiscono un sollievo molto marcato, altre una riduzione più parziale.
Secondo le principali società scientifiche, tra cui Società Italiana di Ginecologia e Ostetricia, l’epidurale è considerata una tecnica efficace e sicura, se eseguita da personale esperto e in contesti adeguati.
È importante sapere che non sempre può essere effettuata: esistono alcune controindicazioni, come problemi di coagulazione, infezioni locali o determinate condizioni neurologiche.
Differenza tra epidurale e spinale
Spesso si fa confusione tra anestesia epidurale e anestesia spinale, ma si tratta di due tecniche diverse, impiegate anche in contesti altrettanto diversi, anche se entrambe coinvolgono la zona della colonna vertebrale.
La differenza principale riguarda il punto in cui viene iniettato il farmaco e la modalità di azione.
L’anestesia epidurale:
- Viene somministrata nello spazio epidurale;
- Ha un effetto graduale;
- Permette una somministrazione continua grazie al catetere;
- Viene utilizzata principalmente durante il travaglio.
L’anestesia spinale, invece:
- Viene iniettata nello spazio subaracnoideo (più profondo);
- Ha un effetto rapido e più intenso;
- Non prevede catetere (di solito è una singola somministrazione);
- Viene utilizzata soprattutto in caso di parto cesareo.
Esiste anche una tecnica combinata, chiamata spinale-epidurale, che unisce i vantaggi di entrambe: un effetto rapido iniziale (spinale) e la possibilità di mantenere l’analgesia nel tempo (epidurale).
Dal punto di vista della donna, la differenza più evidente è nel livello di sensibilità e mobilità: la spinale tende a bloccare completamente la sensibilità e il movimento nella parte inferiore del corpo, mentre l’epidurale, almeno nelle sue forme più moderne, può essere modulata.
Mobilizzazione con epidurale: cosa dicono le linee guida
Uno degli aspetti più discussi riguarda la possibilità di muoversi durante il travaglio con epidurale, oppure nei momenti successivi al parto.
Le linee guida internazionali, tra cui quelle del National Institute for Health and Care Excellence, sottolineano l’importanza di favorire, quando possibile, la mobilità della donna anche in presenza di analgesia epidurale, soprattutto nelle tecniche a basso dosaggio.
La cosiddetta walking epidural consente, in alcuni casi, di mantenere una certa capacità di movimento, permettendo alla donna di cambiare posizione, sedersi o assumere posture che favoriscono la progressione del travaglio.
Nella pratica, però, questo dipende molto dall’organizzazione del reparto, dal tipo di farmaco utilizzato e dalla disponibilità del personale.
Ed è qui che mi sento di fare un appunto importante.
In altri contesti sanitari, come nel post-operatorio chirurgico, la mobilizzazione del paziente viene accompagnata con attenzione, presenza e supporto. C’è qualcuno che aiuta, che sostiene, che osserva, ma soprattutto non giudica se il paziente stesso prova dolore e non si sente pronto.
Nel parto, invece, non è raro che la donna si senta lasciata sola proprio in uno dei momenti più delicati. Viene invitata a muoversi, a cambiare posizione, a “collaborare”, ma senza sempre ricevere il supporto necessario. Anzi, purtroppo spesso deve fare i conti con personale spazientito, sbrigativo negli atteggiamenti e poco incline a dare spiegazioni.
Questa differenza di approccio merita di essere messa in discussione, perché il bisogno di assistenza, durante il parto, non è inferiore a quello di qualsiasi altro contesto sanitario. Tutti argomenti che tratto nei miei corsi preparto a Roma, a cui puoi chiedere di partecipare.
Quali sono gli effetti collaterali dell’anestesia epidurale?
L’anestesia epidurale è considerata generalmente sicura, ma come ogni procedura medica e farmaco non è priva di possibili effetti collaterali.
Secondo diversi studi e la letteratura scientifica, gli effetti a breve termine più documentati sono:
- Calo della pressione arteriosa (ipotensione);
- Riduzione della sensibilità e della forza nelle gambe;
- Difficoltà a urinare (con possibile necessità di catetere vescicale);
- Rallentamento del travaglio in alcune fasi;
- Aumento della probabilità di interventi ostetrici (come induzione del parto, con tutte le conseguenze del caso);
- Mal di testa post-puntura (più frequente se la puntura coinvolge accidentalmente la dura madre);
- Febbre intrapartum, fenomeno osservato in diversi studi.
Molte donne, però, si chiedono se esistano anche degli effetti a lungo termine dell’anestesia epidurale e su questo punto voglio essere molto chiara, per evitare allarmismi.
Le attuali evidenze scientifiche ci suggeriscono che:
- Non ci sono prove solide di effetti neurologici permanenti nella maggior parte dei casi;
- Il mal di schiena riferito nel post-parto non è direttamente causato dall’epidurale, ma è spesso legato alla gravidanza stessa.
Gli eventi gravi (come danni neurologici permanenti o infezioni) sono estremamente rari, soprattutto in contesti ospedalieri con personale esperto.
L’anestesia epidurale è uno strumento prezioso, ma come ogni strumento va compreso, contestualizzato e scelto con consapevolezza. Non è una scorciatoia, non è un obbligo, e non è nemmeno qualcosa da temere a priori.
È una possibilità… E come tutte le possibilità, merita di essere conosciuta davvero.
Approfondimenti:
- Nascita e Post Partum: come affrontarli al meglio
- Partorire in casa: è possibile senza rischi?
- Quando è necessario fare il cesareo
Scopri di più da OSTETRICA ROBERTA - ROMA EST
Abbonati per ricevere gli ultimi articoli inviati alla tua e-mail.